
Și deși ei îi era cât se poate de clar că se confruntă cu o problemă de sănătate fizică, unii dintre medicii care au consultat-o au trimis-o la psihiatru, considerând că se autosugestionează în acest sens, iar problema este una doar de natură psihologică.
S-a dovedit însă, nu doar că problema medicală a Izabelei era cât se poate de reală – o malformație cardiacă numită Foramen Ovale Patent –, ci și că se impunea un tratament de corectare, deoarece îi cauza mici accidente vasculare cerebrale repetate.
Din fericire, drumul până la rezolvarea defectului cardiac a fost mai scurt decât cel până la diagnosticare, găsind în dr. Andrada Bogdan, de la Ponderas Academic Hospital, profesionistul de care avea nevoie.
Pe 19 august 2023, Izabela a devenit mamă, iar la nicio lună după aceea, pe 17 septembrie, a suferit un accident vascular cerebral (AVC). Nu era primul AVC care o slăbea, dar acum se simțea și mai frustrată ca înainte. Nu doar din cauză că nu-și mai putea coordona și folosi mâna stângă, ci și pentru că starea în care se afla o făcea să-i fie frică să-și mai țină bebelușul în brațe.
Boala, atunci când afectează abilitățile motrice și/sau capacitățile cognitive ale unei persoane, poate depersonaliza așa cum puține alte stări o pot face. O astfel de boală vine și se instalează fără să lase loc de negocieri, fără să-i pese cine ai fost până la ea.
Înainte de boală, Izabela era o persoană care practicase karate douăzeci de ani, obținând centura neagră cu doi dani. După ce boala i-a dat buzna în viață, dintr-o persoană autonomă, cu un foarte bun control asupra mișcărilor corpului ei, s-a trezit neputincioasă și dependentă de ajutor, pentru că nu mai putea desfășura unele activități de rutină, absolut banale pentru o persoană sănătoasă. Au fost momente în care a avut nevoie de ajutorul soțului ei până și atunci când voia să bea un pahar cu apă.
,,Am avut partea stângă amorțită – a început să-mi amorțească încă din august 2022. Începuse să-mi amorțească secvențial până când, în luna noiembrie 2022, n-am mai simțit-o absolut deloc.
Inițial am fost suspectă de tot felul de probleme neurologice. Am făcut toate analizele și investigațiile care mi-au fost indicate la momentul respectiv. Analizele mi-au ieșit bune, apoi mi s-a recomandat să fac un RMN cerebral cu secvență angio, pentru a vedea dacă există vreo problemă la acest nivel. Cu acea ocazie am aflat că am mai multe regiuni demielinizate pe creier și am fost suspectă de scleroză multiplă în plăci.
Ulterior mi-a fost recomandat să fac un RMN la coloană, pentru a constata dacă există același tip de leziuni. A fost exclusă scleroza multiplă de respectivul medic neurolog, iar de acolo a urmat un lung şir de investigații şi analize. În luna ianuarie 2023 am făcut investigații săptămânal sau o dată la patru-cinci zile. Când îmi veneau rezultatele, iar îmi dădeau alte analize și tot așa.
Negăsindu-se o explicație, o cauză pentru simptomele pe care le aveam, mi s-a spus că problema mea este de natură psihologică și am fost îndrumată către psihiatrie. Am mers inclusiv la psiholog”, povestește Izabela.
Și chiar dacă boala nu se lăsa deslușită în ciuda atâtor analize și investigații, părând mai degrabă un produs al imaginației ei, corpul Izabelei continua să-și transmită, consecvent și fără menajamente, semnalele de alarmă.
,,Până să ajung la un diagnostic, am făcut investigații timp de un an și jumătate. În acel timp, m-am confruntat cu migrene, cu spasme, cu incapacitate de control a corpului și cu dificultăți în vorbire de câteva ori pe zi. Din cauza durerilor de cap cu care mă confruntam, nu mă puteam concentra să citesc și să redactez articolele pe care le făceam ca parte a muncii mele de cercetare. Cumva, dacă înainte de boală făceam douăzeci de lucruri în același timp, acum îmi era greu să mă concentrez până și la un singur lucru. Iar în noiembrie, atunci când mi-a amorțit întreaga parte stângă, am fost nevoită să stau în concediu medical până în februarie. N-am mai fost capabilă nici să conduc autoturismul cu care mă deplasam la muncă, unde nu puteam ajunge decât astfel”, mărturisește Izabela.
Ecocardiografia transesofagiană a arătat Foramen Ovale Patent
În multitudinea de semne de întrebare despre ceea ce se întâmplă cu ea, cu corpul ei, Izabela a primit un răspuns neașteptat, care a transferat-o într-o altă zonă a emoțiilor: era însărcinată.
Printre testele pe care le-a făcut pentru a afla dacă există condiții pentru ca sarcina să se dezvolte normal s-au numărat și testele pentru trombofilie. În urma acestora, a fost nevoie ca medicul ginecolog care îi urmărea sarcina să-i recomande să ia tratament anticoagulant până în săptămâna 36, pentru că a fost evidențiată o modificare genetică ce punea acest diagnostic de trombofilie, ceea ce implica o predispoziție pentru apariția cheagurilor.
Sarcina a decurs bine. Totuși, după aproximativ o lună de la operația de cezariană, Izabela a făcut un nou AVC.
,,În urma accidentului vascular cerebral, mi-a amorțit din nou partea stângă, nu puteam să vorbesc și nu puteam să-mi controlez corpul pe partea stângă.
După o nouă consultație de neurologie, mi s-a recomandat să fac încă un RMN, care a arătat că aveam mai multe leziuni demielinizate față de cele care se văzuseră la RMN-ul precedent.
De asemenea, mi s-a recomandat să fac o electroencefalogramă și o electromiografie, pe care le-am făcut și au ieșit bine. Ulterior, am fost trimisă la un alt medic neurolog, care mi-a recomandat să fac un test pentru detecția microembolilor. Întrucât făcusem testele de trombofilie, testele de detecție a microembolilor erau singurele care îmi lipseau pentru a avea o imagine completă asupra situației. Am făcut testul, care a indicat unele probleme în acest sens, drept pentru care mi s-a recomandat o ecografie transesofagiană. În urma acesteia, s-a constatat că aveam Foramen Ovale Patent (n. e. – o comunicare în peretele despărțitor dintre atrii, camerele superioare ale inimii). Era decembrie 2023. A fost făcută imediat o corelație între prezența Foramenului Ovale Patent și acele embolii de care sufeream, eu având și o predispoziție spre trombofilie. Plus că am și antecedente în familie, căci bunicul meu s-a stins în urma unui accident vascular cerebral.
Medicul care a făcut aceste constatări mi-a spus că porțiunile demielinizate de la nivel cerebral sunt consecințele accidentelor vasculare cerebrale pe care le-am făcut. Mi-a spus, de asemenea, că mă voi mai confrunta cu astfel de evenimente dacă nu voi face o intervenție de corectare a defectului cardiac”, spune Izabela.
Odată aflată cauza manifestărilor cu care se confrunta și dat fiind faptul că intervenția de cardiologie intervențională de care avea nevoie se realiza doar în câteva spitale din București, drumul către o soluționare terapeutică s-a ales destul de repede. De altfel, avea nevoie cât mai curând de corectarea anomaliei cu care se confrunta, corecție ce se putea efectua printr-o procedură minim intervențională astfel încât să se evite un alt accident vascular cerebral care ar fi putut lăsa în urmă sechele și mai mari.
Când există indicație pentru închiderea Foramen Ovale
Este normal ca în viața intrauterină să existe o comunicare largă între cele două atrii, când fătul nu poate respira propriu-zis, primind oxigen de la mamă, prin intermediul cordonului ombilical. Însă după naștere, când bebelușul începe să respire singur, Foramen Ovale Patent (n. e. – patent înseamnă deschis), această portiță în interiorul inimii, nu-și mai are rostul și ar fi normal să se închidă, completând separarea celor două circuite ale sângelui în organism: circuitul sângelui încărcat cu oxigen și circuitul sângelui încărcat cu dioxid de carbon. Atunci când persistă (situație cu care se confruntă aproximativ 25% dintre adulți), situația nu reprezintă mereu un impediment pentru persoanele în cauză, orificiul dintre cele două atrii fiind descoperit întâmplător în majoritatea cazurilor.
Totuși, există și persoane la care această comunicare intermitentă din interiorul inimii determină situații patologice ce pun în pericol sănătatea și chiar viața pacientului. Atunci cândîntreruperi ale circulației sangvine (n. e. – embolii sistemice, în termeni de specialitate) se produc în contextul prezenței Foramenlui Ovale Patent, în lipsa altor cauze, cei afectați au indicație de a se adresa pentru corectarea anomaliei cardiace.
,,În mod obișnuit, au indicație pentru închiderea Foramenului Ovale Patent pacienții cu accident vascular cerebral de cauză neprecizată, așa-zisele AVC uri criptogenice, care au la origine o altă cauză decât cea clasică de AVC. Dacă se exclud cauzele obișnuite ale AVC, se va considera că persoana manifestă un accident vascular cerebral criptogenic. În această situație pacienții beneficiază de un screening ecocardiografic și ulterior ecografie transesofagiană ce poate pune diagnosticul de Foramen Ovale Patent, într-o următoare etapă efectuându-se un screening biologic prin analize din sânge pentru evaluarea posibilelor modificări genetice ce pun diagnosticul de trombofilie. Acești pacienți cu AVC criptogenic, cu Foramen Ovale Patent și trombofilie sunt pacienții ce au indicație înaltă de închidere a orificiului, întrucât există o probabilitate mare ca trombii să treacă din sistemul venos în sistemul arterial și să producă AVC. În acest context, trombofilia, indiferent de gradul de severitate, poate să fie un factor agravant de producere a unui accident vascular cerebral. În absența corecției, pacientul rămâne condamnat la tratament cu anticoagulante pe viață, fără excluderea riscului unui posibil pasaj de cheaguri din circulația venoasă în cea arterială și având în permanență asociat și un risc de sângerare”, spune dr. Andrada Bogdan, medic primar cardiologie, cu supraspecializare în cardiologie intervențională.
Însă există și alte contexte în care Foramen Ovale se asociază cu un risc ridicat de AVC chiar și la persoanele fără trombofilie: la persoanele care obișnuiesc să stea mult picior peste picior, persoanele sedentare, care nu se mișcă un timp prelungit, la persoanele în recuperare după o intervenție chirurgicală – mai ales după cele ortopedice sau neurochirurgicale ș.a.
Ecocardiografia transesofagiană este o investigație imagistică de certitudine pentru diagnosticarea Foramen Ovale Patent, oferind, totodată, informații valoroase în cadrul procesului de pregătire pentru procedura de închidere a orificiului, precum și ulterior, în timpul procedurii și, respectiv, după implantarea dispozitivului de închidere interatrială.
,,La evaluarea imagistică cerebrală a pacientei, au fost evidențiate ischemii cerebrale cu anumite caracteristici ce sugerau embolia în mai multe teritorii vasculare, dovadă că pacienta a făcut niște mici AVC-uri care, însă, nu s-au manifestat clinic franc. Pacienta a prezentat fenomene neurologice nespecifice (parestezii, cefalee etc.), fără un deficit motor tipic accidentului vascular cerebral. Prezența Foramenului Ovale Patent a trebuit confirmată prin efectuarea ecocardiografiei transesofagiene – este ecografia în cadrul căreia, pacientului, sedat fiind, i se introduce un tubuleț la nivelul esofagului, prin gură. Această ecografie permite vizualizarea foarte îndeaproape a inimii și în special a septului interatrial, ce poate fi vizualizat destul de dificil la o ecografie transtoracică obișnuită. Astfel se pune diagnosticul de certitudine. În plus, înainte de procedură, este foarte important să vizualizezi cât mai bine anatomia propriu-zisă, pentru a evalua dacă defectul poate fi închis printr-o procedură minim invazivă, existând anumite situații, din fericire rare, în care anatomia nu permite o închidere eficientă a defectului.
După ce ecografia transesofagiană a confirmat faptul că pacienta noastră are o anatomie potrivită pentru implantul unui dispozitiv de închidere, am început să ne pregătim pentru procedura de cardiologie intervențională propriu-zisă. După ce bilanțul de depistare a eventualelor surse de infecție din organism (exsudat nazal și faringian, urocultură) a ieșit negativ, pacienta a putut fi programată la procedură”, explică dr. Andrada Bogdan.
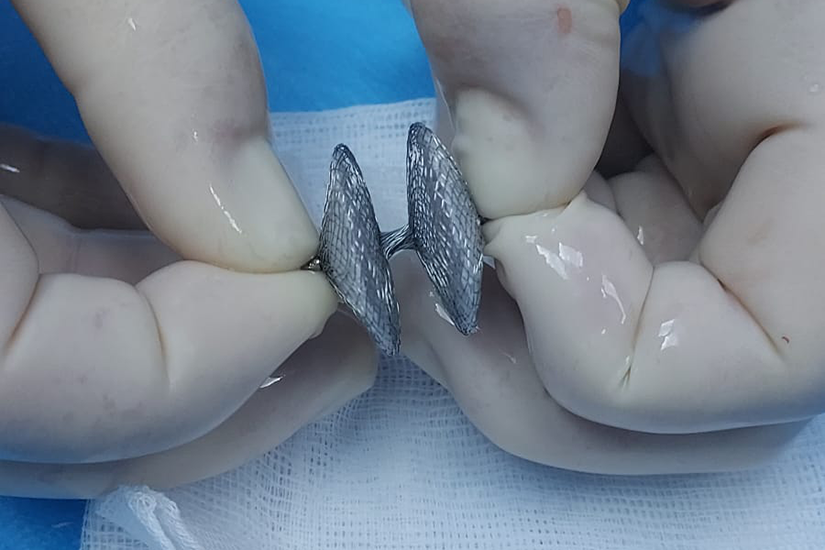
Închidere optimă, desfășurată în deplină siguranță
Foramenul Ovale Patent, care i-a creat atâtea neajunsuri Izabelei atâta vreme, a fost închis printr-o procedură de cardiologie minim-invazivă care a durat aproximativ o oră, în cadrul unei internări de numai o zi și o noapte. Odată ce a găsit o zi în care să poată sta departe de bebeluș, tânăra mamă a putut beneficiat de cea mai bună abordare terapeutică disponibilă la ora actuală, prin colaborarea unei echipe multidisciplinare care a făcut ca totul să decurgă foarte bine, fără incidente pe durata procedurii și fără complicații ulterioare.
,,Genul acesta de proceduri pot fi făcute în condiții de siguranță atunci când se desfășoară în cadrul unei echipe cardiovasculare multidisciplinare, în care medicul cardiolog intervenționist colaborează autentic, direct și neîngrădit cu un cardiolog ecografist și un medic anestezist cu experiență. De asemenea, siguranța absolută a actului medical derivă din faptul că există, pentru orice eventualitate, un chirurg cardiac pregătit să intervină oricând.
Această intervenție a fost grea mai degrabă din punct de vedere psihologic, prin faptul că orice complicație, oricât de mică ar fi fost, dacă s-ar fi întâmplat, s-ar fi întâmplat unei mame cu un bebeluș care o aștepta acasă a doua zi”, spune dr. Bogdan.
Siguranța și, de asemenea, eficiența înaltă au fost și premisele potrivit cărora a fost ales un ghidaj prin ecocardiografie transesofagiană pe toată durata procedurii de închidere a septului interatrial.
,,Datorită celor mai moderne mijloace de tehnologie de care dispunem, putem furniza pacientului, în timp real, un maxim de siguranță și de eficiență a unei asemenea proceduri. Posibilitatea de a avea la dispoziție un ecograf de înaltă performanță, care să ne ofere o reconstrucție 3D, în timp real, a dispozitivului implantat a însemnat posibilitatea de a obține o imagine reală completă a poziției finale pe care acesta o va avea, precum și interacțiunea lui cu structurile adiacente. Mai exact, realizarea ecografiei în timpul procedurii a conferit avantajul de a confirma sigilarea completă și poziția finală optimă în care a fost așezat dispozitivul. După obținerea și confirmarea prin ecografie a acestei poziții, dispozitivul este eliberat prin desfiletare și cateterul cu ajutorul căruia a fost adus la acest nivel este retras din inimă.
Dispozitivul implantat este realizat dintr-un aliaj metalic utilizat pe scară largă pentru dispozitivele intracardiace și intravasculare, cu puține reacții alergice. Aceste dispozitive cardiace sunt create sub forma a două discuri unite printr-un picioruș, având în interior un material care absoarbe celule și care, practic, permite acoperirea dispozitivului în timp cu un strat de celule. Astfel, în șase luni – maximum un an, dispozitivul este endotelizat perfect (n. e. – acoperit cu un strat de celule, astfel încât organismul nu îl mai recunoaște ca material străin). Cu alte cuvinte, în maximum un an se reface total peretele cardiac, integritatea lui”, precizează cardiologul intervenționist.
Viața cu inima plină
La o lună după procedura de închidere a Foramen Ovale, medicul poate obține deja destule informații pentru a evalua dacă demersul terapeutic realizat poate fi considerat cu adevărat un succes, prin prisma beneficiilor aduse pe termen lung asupra stării de sănătate a beneficiarului.
,,La consultația realizată pacientei la o lună după procedură, am constatat că aceasta era într-o stare foarte bună, pentru că din punct de vedere clinic nu mai avea nicio acuză de tip neurologic din cele inițiale.
După evaluarea clinică și ecografică a pacientei am constatat că procedura a avut un rezultat optim, astfel încât ne așteptăm ca prognosticul ei pe termen lung să fie net îmbunătățit, scorurile medicale obiective de risc diminuând, iar calitatea vieții fiind net ameliorată prin absența cefaleei și fenomenelor parestezice.
Vorbim mult de prognostic de mortalitate, având obișnuința de a ne gândi prea puțin la calitatea vieții. Câteodată minimalizăm efectele produse asupra stării pacientului, situațiile medicale fiind tranșate simplist: are persoana o boală care îi pune viața în pericol sau nu are? Iar dacă nu este într-o situație amenințătoare de viață, celelalte aspecte par a fi mai puțin importante. Totuși, nu este puțin lucru, mai ales pentru o femeie tânără cu viață de familie, care este mamă și care desfășoară o activitatea profesională de natură intelectuală, calitatea vieții”, mai spune dr. Andrada Bogdan.
Și pentru Izabela, ideea unei intervenții la nivelul inimii, fie ea și minim-invazivă, a venit cu o doză substanțială de anxietate, cu un amestec de sentimente dificil de gestionat. Chiar dacă practicarea unui sport de contact atâția ani, care a presupus confruntarea cu ea însăși în numeroase contexte dure, de ieșire din zona de confort, părea a-i fi conferit toate atuurile psihologice, din noul rol, de mamă, s-a simțit, în multe momente, vulnerabilă.
,,Până la interacțiunea cu doamna doctor Andrada Bogdan, eram destul de panicată, de speriată că ar putea fi găsit un motiv pentru care să îmi fie respinsă solicitarea de a mă trata. Însă în urma discuțiilor cu doamna doctor, am prins curaj. Rar întâlnești în ziua de azi medicii așa de dedicați ca doamna doctor Bogdan. Cel mai mult mi-a plăcut la dânsa că nu s-a pripit, ci a analizat cu atenție informațiile din dosar și de-abia apoi a luat o decizie.
După ce mi-a fost acceptat cazul, am avut mari emoții în legătură cu operația, mi-a fost teamă să nu apară complicații, dar am avut toată încrederea în doamna doctor Bogdan. Sunt o persoană optimistă, dar de când am devenit mamă văd altfel lucrurile”, mărturisește ea.
Iar pentru că viața le surâde celor optimiști și curajoși, i-a surâs până la urmă și Izabelei, care a avut surpriza să constate că organismul ei a reacționat mai bine decât se aștepta în urma intervenției:
,,Vorbisem cu doamna doctor înainte de operație și nu exista o garanție că procedura mă va scăpa de toate acele simptome care mi-au afectat calitatea vieții. Nu exista nicio garanție nici că nu mi se putea agrava starea.
Înainte de procedură, aveam momente când nu puteam merge nici la toaletă fără a fi ajutată. Nu puteam nici să stau pe scaun, pentru că mă lua amețeala foarte tare. Nu puteam să beau apă fără ajutor, pentru că nu-mi puteam coordona partea stângă a corpului. De foarte multe ori mi-a fost teamă că n-o să-mi pot coordona mâna stângă atunci când o țin pe cea mică în brațe și o să o scap jos.
După procedură nu m-am mai confruntat cu amorțeli sau cu spasme – a fost ca și cum cineva mi-ar fi dat restart, ca și cum ar fi șters cu buretele ceea ce a fost înainte. Și durerile de cap mi-au trecut – le-am mai avut doar în prima săptămână după operație, dar este posibil să fi fost cauzate de lipsa de somn, pentru că s-a îmbolnăvit cea mică și nu prea am reușit să mă odihnesc în acea perioadă”.
Consultant de specialitate: dr. Andrada Bogdan, medic primar cardiologie, cu supraspecializare în cardiologie intervențională, Echipa Inimii, Ponderas Academic Hospital

